DSIP Делта сън-индуциращ пептид
Архитектура на съня, невроендокринни ефекти и практически протоколи
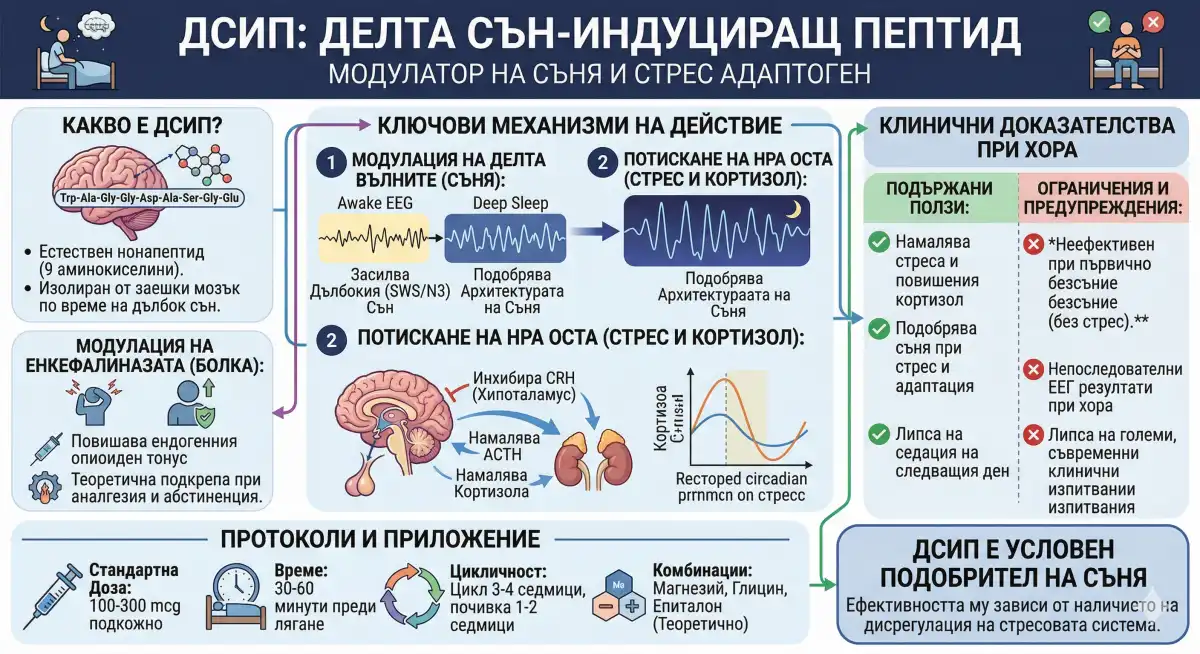
Въведение: Какво всъщност е DSIP (и какво не е)
Делта сън-индуциращият пептид (DSIP) е ендогенен нонапептид (Trp-Ala-Gly-Gly-Asp-Ala-Ser-Gly-Glu), първоначално изолиран от церебралната венозна кръв на зайци по време на електрически индуциран сън от Monnier и колеги в края на 60-те и началото на 70-те години на миналия век. Името е донякъде подвеждащо — и разбирането защо това е така е най-важното нещо, преди да посегнете към флакона.
DSIP не ви приспива мигновено. Той не е седативно-хипнотично средство. Изглежда, че съединението функционира като модулатор на архитектурата на съня — по-специално засилва дълбочината и продължителността на бавовълновия сън (SWS, стадии N3), както се измерва чрез мощността на делта вълните на ЕЕГ — като едновременно с това действа като буфер срещу стреса чрез модулация на HPA оста (хипоталамо-хипофизарно-надбъбречна ос). Тази разлика е от огромно значение: ако сънят ви е нарушен поради повишен кортизол и симпатикова свръхактивност, DSIP може да помогне. Ако имате първично безсъние, несвързано със стрес, клиничните данни сочат, че вероятно няма да има ефект.
Този парадокс — ефективен при сън, нарушен от стрес, но неефективен при обикновено безсъние — е централната история на този пептид.
Механизъм на действие: Какво знаем и какво предполагаме
Очевидният проблем: Няма потвърден рецептор
Ето го и "слонът в стаята". Въпреки десетилетия изследвания, не е идентифициран специфичен молекулярен рецептор за DSIP при хората. Това е значителна празнина. Без потвърдена цел за свързване, цялата механистична рамка остава отчасти спекулативна. Това, което следва, е най-добрият настоящ модел, сглобен от проучвания върху животни и малки изпитвания върху хора.
Предполагаеми пътища
1. ГАБА-ергична и серотонинергична модулация (Архитектура на съня)
Смята се, че DSIP взаимодейства с ГАБА-ергичните и серотонинергичните системи в мозъчния ствол и хипоталамичните ядра, регулиращи съня. Предполагаемото място на действие е вентролатералната преоптична зона (VLPO) — "превключвателят за сън" на мозъка. Вместо да потиска широко централната нервна система (както правят бензодиазепините и Z-лекарствата), DSIP изглежда улеснява естественото инхибиране на моноаминергичните неврони, насърчаващи бодърстването, подпомагайки физиологичния преход към и поддържането на NREM съня. Той може също да засили таламокортикалната синхронизация, която е невронната основа на делта вълните, наблюдавани на ЕЕГ.
Ниво на доказателства: Предимно проучвания върху животни (ЕЕГ модели при зайци и плъхове). Данните от ЕЕГ при хора съществуват, но са ограничени и непоследователни.
2. Потискане на HPA оста (Регулация на кортизола)
Това е може би най-клинично подкрепеният механизъм на DSIP. Изглежда, че DSIP действа на хипоталамично ниво, за да инхибира освобождаването на кортикотропин-освобождаващ хормон (CRH), което каскадно надолу по веригата води до намаляване на секрецията на ACTH и кортизол. Graf et al. (1984) демонстрират ефекти на понижаване на кортизола при хора — една от най-силните точки с данни в цялата литература за DSIP.
Логиката е проста: повишеният кортизол е антагонист на заспиването и качеството на съня. Чрез нормализиране на дневния ритъм на кортизола, DSIP създава условия, позволяващи по-дълбок сън. Това обяснява и парадокса: ако кортизолът ви не е проблемът, основният лост на DSIP няма какво да издърпа.
Ниво на доказателства: Проучвания при хора (малки извадки, от ерата на 80-те години). Средна увереност.
3. Модулация на енкефалиназата (Опиоидна система)
DSIP модулира активността на енкефалиназата — ензимът, отговорен за разграждането на ендогенните енкефалини. Резултатът е повишен ендогенен опиоиден тонус — не чрез директен агонизъм на мю-опиоидните рецептори (важно уточнение), а чрез забавяне на разграждането на собствените ви опиоидни пептиди. Това осигурява теоретична основа за леки аналгетични ефекти и ограничените, но интригуващи изследвания за подкрепа при опиоидна абстиненция.
Ниво на доказателства: Почти изцяло проучвания върху животни (модели на болка и парадигми на морфинова абстиненция от 80-те и 90-те години). Ниска увереност за приложение при хора.
4. Невроендокринни ефекти: Освобождаване на GH и LH
Малки проучвания при хора (най-вече на Kovalzon et al.) са измерили повишено нощно освобождаване на растежен хормон (GH) и лутеинизиращ хормон (LH) след приложение на DSIP. Предложеният механизъм е двоен: пряко влияние върху хипоталамичните освобождаващи фактори (GHRH, GnRH) и/или косвен ефект — чрез засилване на бавовълновия сън (SWS), DSIP създава физиологичния прозорец, през който пулсиращото освобождаване на GH и LH естествено достига своя връх.
Ниво на доказателства: Малки проучвания при хора. Ниска увереност. Връзката с GH е механистично правдоподобна, но далеч не е доказана като първичен ефект.
Клинични доказателства: Какво всъщност показват данните при хора
Доброто
- Намаляване на кортизола и подобряване на съня, свързан със стреса: Най-последователната находка в малките изпитвания при хора. Проучването на Graf et al. (1984) остава основната опорна точка. Множество малки изпитвания при стресирани популации и такива с безсъние показват подобрения в субективното качество на съня, когато изходното ниво на стрес/кортизол е било повишено.
- Няма седация на следващия ден или когнитивно увреждане: Във всички проучвания при хора DSIP постоянно показва чист профил на странични ефекти без ефект на "махмурлук" — основна разлика от фармацевтичните опции.
- Няма потенциал за злоупотреба: Няма доказателства за зависимост, еуфория или подсилващи свойства.
Лошото
- Провал при първично безсъние: Няколко клинични изпитвания установяват, че DSIP е неефективен при хронично безсъние, което не е свързано с остър стрес. Това не е малка бележка под линия — тя директно подкопава най-често рекламираната полза на съединението.
- Непоследователни ЕЕГ резултати при хора: Докато проучванията върху животни постоянно показват засилване на делта вълните, ЕЕГ проучванията при хора са малко и не са възпроизвели това надеждно.
- Остарели и недостатъчно мощни изследвания: По-голямата част от данните при хора идват от проучвания от 70-те до 90-те години на миналия век с малки размери на извадките, непоследователни методологии и липса на съвременна репликация.
Обяснение на парадокса
Ключовото прозрение от базата доказателства: DSIP изглежда е условен подобрител на съня. Неговата ефективност е ограничена от наличието на дисрегулация на HPA оста. На практика:
- Висок стрес, повишен кортизол, лош сън → DSIP може да помогне значително
- Нормален стрес, нормален кортизол, лош сън → DSIP вероятно не прави нищо съществено
- Вече спите добре, искате "по-дълбок" сън → недостатъчни доказателства за полза
Това създава значителна пропаст в очакванията в биохакинг общността, където типичният профил на потребителя (здрав индивид, търсещ оптимизация) е точно популацията с най-слаби подкрепящи доказателства.
Модулация на болката и абстиненция при зависимости
Модулацията на енкефалиназата от DSIP осигурява теоретична подкрепа за две допълнителни приложения:
- Хронична болка: Проучвания върху животни от 80-те и 90-те години показват аналгетични ефекти при модели на болка. Данни при хора на практика липсват. Не разчитайте на DSIP за управление на болката.
- Опиоидна/алкохолна абстиненция: Ограничени изследвания върху животни показват облекчаване на симптомите на морфинова абстиненция. Това генерира само хипотези. Използването на недоказан изследователски пептид за управление на абстиненция от субстанции извън клинична среда е медицински безотговорно и може да забави достъпа до ефективни, основани на доказателства лечения.
Сравнителен анализ
Параметър | DSIP | Z-лекарства / Бензодиазепини | Нутрацевтици (Mg, Глицин, Апигенин) | Епиталон |
|---|---|---|---|---|
Механизъм | Модулация на HPA, оптимизация на архитектурата на съня | Агонизъм на ГАБА-А рецепторите | Поддръжка с кофактори, NMDA модулация | Пинеална/мелатонинова регулация |
Настъпване на съня | Слабо | Силно | Леко | Минимален остър ефект |
Дълбочина на съня (SWS) | Потенциално засилена | Често потисната | Леко подпомогната | Косвена |
Седация на следващия ден | Не се съобщава | Значителен риск | Няма | Няма |
Потенциал за злоупотреба | Няма | Умерен-Висок | Няма | Няма |
Приложение | Подкожна инжекция | Орално | Орално | Подкожна инжекция |
Качество на доказателствата | Ниско (малки, стари проучвания) | Високо (обширни РКИ) | Умерено (варира според съединението) | Много ниско |
Най-добър случай на употреба | Нарушения на съня, свързани със стрес | Остро тежко безсъние | Основополагаща подкрепа за съня | Циркадно прекалибриране |
Практическа йерархия: Първо изградете основа с магнезиев глицинат (400-600mg елементарен Mg) и глицин (3g). Те са орални, добре проучени и евтини. Обмислете DSIP като целенасочено допълнение само ако свързаното със стреса нарушение на съня продължава и се чувствате комфортно с инжекционните протоколи.
Протоколи за дозиране и практически насоки
Стандартен протокол
- Доза: 100-300mcg подкожна инжекция
- Време: 30-60 минути преди лягане
- Приложение: Подкожно (обикновено в областта на корема или делтовидния мускул), с помощта на инсулинови спринцовки
- Начало на действие: Ефектите обикновено се забелязват в рамките на първите 1-3 нощи
- Реконституиране: Обикновено се възстановява с бактериостатична вода; важат стандартните правила за работа с пептиди и съхранение на студено.
Стратегии за цикличност
Анекдотично се съобщава за развитие на толерантност, въпреки че това не е строго документирано в литературата. Протоколите за цикличност, извлечени от общността, включват:
- Консервативен: 5 дни прием / 2 дни почивка
- Стандартен: 3-4 седмици прием / 1-2 седмици почивка
- Удължен: 6 седмици прием / 2-4 седмици почивка
Предполага се, че механизмът зад потенциалната толерантност включва намаляване на регулацията (downregulation) на целевите рецептори или адаптивни промени в обратната връзка на HPA оста — стандартна невропептидна фармакология. Без проучвания за определяне на дозата при хора, тези протоколи са емпирични най-добри предположения.
Комбинирани стакове
Теоретично съгласувани комбинации (въз основа на механистична обосновка, не на клинични изпитвания):
- DSIP + Магнезиев глицинат: Магнезият като кофактор на ГАБА може да подпомогне ГАБА-ергичния компонент от механизма на DSIP.
- DSIP + Глицин (3g): Модулацията на NMDA рецепторите от глицина и неговите терморегулаторни ефекти допълват ефектите на DSIP върху архитектурата на съня.
- DSIP + Секретагози на растежния хормон (CJC-1295/Ipamorelin): Теоретично усилване на нощния пулс на GH по време на засилен бавовълнов сън (SWS). Съобщава се от общността, няма клинични данни.
- DSIP + Селанк: Анекдотични съобщения за анксиолитична синергия при нарушения на съня, свързани със стрес.
Ниво на доказателства за всички стакове: Ниско. Само теоретично механистично съответствие и анекдоти от общността.
Регулаторни съображения и безопасност
Правен статут
- САЩ: Не е одобрен от FDA. Продава се като "изследователски химикал". Законен за закупуване, но заема регулаторна сива зона за употреба от хора.
- WADA: Не е изрично посочен в Списъка на забранените вещества на WADA. Въпреки това, неговата потенциална модулация на HPA оста и взаимодействието с опиоидната система биха могли теоретично да предизвикат антидопингово разследване. Тестваните спортисти трябва да избягват DSIP напълно или да получат изрично разрешение.
Профил на безопасност
- Остра токсичност: Много ниска въз основа на всички налични исторически данни.
- Основни рискове: Свързани с инжектирането (инфекция, реакции на мястото) и качеството на продукта — пептидите от сивия пазар носят присъщи рискове за чистота и стерилност.
- Дългосрочна безопасност: Неизвестна при здрави възрастни. Не съществуват дългосрочни проучвания.
- Теоретично опасение: Хронично потискане на HPA при продължителна употреба не е докладвано, но не може да бъде изключено.
Кой трябва (и кой не трябва) да обмисля приема на DSIP
Потенциално благоприятно за:
- Лица с потвърдено нарушение на съня, свързано със стрес (висок възприет стрес, повишен вечерен кортизол).
- Тези, които са оптимизирали хигиената на съня и основните добавки, но все още имат лош бавовълнов сън (SWS).
- Потребители, които се чувстват комфортно с подкожни инжекции и снабдяване от реномирани доставчици на пептиди.
- Хора, които специално се стремят да избегнат когнитивното увреждане и риска от зависимост от фармацевтичните средства за сън.
Вероятно не си струва за:
- Първично безсъние, несвързано със стрес (клиничните данни предполагат неефективност).
- Всеки, който очаква нокаутиращ седативен ефект.
- Тествани спортисти (сива зона на WADA).
- Лица, които не желаят да правят цикли или очакват неограничена употреба без толерантност.
- Тези, които търсят лечение на сериозни състояния (абстиненция при зависимости, хронична болка) — консултирайте се с лекар.
Липсата на доказателства: Честна оценка
Литературата за DSIP се характеризира с висока механистична интрига, но ниска клинична надеждност. Базата от изследвания страда от:
- Малки размери на извадките в почти всички проучвания при хора.
- Дати на публикуване предимно от 1975-1995 г. с почти никаква съвременна репликация.
- Липса на мащабни рандомизирани контролирани изпитвания.
- Липса на идентифициран молекулярен рецептор (фундаментална празнина).
- Ограничен търговски интерес (липса на патентна защита), блокиращ финансирането на съвременни изпитвания.
Най-силните доказателства при хора подкрепят намаляването на кортизола и нормализирането на съня, свързан със стреса. Всичко останало — засилване на делта вълните при хора, увеличаване на GH/LH, модулация на болката, подкрепа при абстиненция — варира от слабо подкрепено до валидно само за животни.
Ентусиазмът на общността за DSIP като универсален "пептид за дълбок сън" значително изпреварва данните при хора. Доказателствата най-честно се характеризират като подкрепящи DSIP като стрес-адаптоген със свойства за нормализиране на съня, а не като надеждно съединение за подобряване на съня за всички потребители.
Бъдещи перспективи
Не очаквайте DSIP да навлезе в основното фармацевтично развитие. Съединението няма патентна защита и има смесени исторически данни от изпитвания — два фактора, които го правят търговски непривлекателно за голямата фармация.
Какво е по-вероятно:
- Усъвършенстване на протоколите в рамките на биохакинг общността (пулсиращо дозиране, комбинирани стакове).
- Малки изпитвания, инициирани от изследователи, преразглеждащи DSIP за специфични приложения като нарушения на съня, свързани с ПТСР, използвайки съвременна полисомнография и инструменти за биомаркери.
- Разработване на аналози на DSIP — синтезът на по-стабилни или орално бионалични варианти би могъл да възобнови търговския интерес.
- Продължаваща наличност на сивия пазар с постоянни опасения относно контрола на качеството.
В рамките на пептидната общност, DSIP ще остане нишов инструмент за експериментални самооптимизатори, които разбират неговата условна ефективност и са готови да работят в рамките на неговите ограничения.